La cuffia del tubo endotracheale
Il classico tubo endotracheale quando presenta una cuffia (ovvero un palloncino o manicotto esterno) viene detto tubo endotracheale “cuffiato”.
La cuffia tracheale svolge diverse funzioni:
- garantisce il posizionamento del tubo nella trachea evitandone la dislocazione
- mantenere costanti i volumi di ventilazione
- evita perdite d’aria durante la ventilazione del paziente
- protegge le vie aeree da possibili inalazioni di sangue e saliva
- limita i traumi sulla mucosa della trachea
I tubi endotracheali cuffiati sono spesso utilizzati nei pazienti disfagici.
La cuffia endotracheale viene gonfiata di aria a bassa pressione mediante una siringa con manometro collegata alla linea esterna della cuffia, non va mail utilizzata la siringa da sola in quanto non si è in grado di stabilire il valore di gonfiaggio preciso.
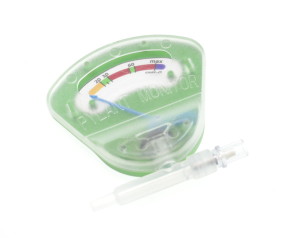
Come controllare la pressione del cuffia della cannula tracheale
La cuffia va gonfiata ad un valore compreso tra i 18 ed i 22 mmHgm oppure tra i 20 e i 30 cmH2O e deve mantenere costanti tali valori che vengono considerati il “range terapeutico”.
Questi valori di gonfiaggio sono gli stessi indicati dalla letteratura scientifica internazionale.
Va però evidenziato come la cuffia sia la principale causa di ischemie della mucosa tracheale qualora la pressione non venga mantenuta costante ed un danno ischemico prolungato può portare ad una stenosi tracheale permanente o a fistola tracheo/esofagea.
Risulta anche importante sgonfiare la cuffia quando non è necessaria, ad esempio quando il paziente è in respiro spontaneo.
Il problema nel monitoraggio della pressione della cuffia tracheale
Il controllo periodico della pressione del tubo endotracheale è di per sé un controllo facilmente eseguibile dal personale del reparto di terapia intensiva e rianimazione mediante un manometro con connettori luer opportunamente collegato alla linea di gonfiaggio della cuffia.
Cosa succede se c’è sovra-gonfiaggio della cuffia:
- decubiti
- danno ischemico
- stenosi tracheale permanente
In caso di sotto-gonfiaggio della cuffia invece c’è il rischio di :
- dislocamento della cuffia tracheale (estubazione)
- polmoniti da ab ingestis
- VAP (polmonite associata a ventilazione meccanica)
- incostanza dei volumi di ventilazione

Le procedure per il controllo della pressione della cuffia endotracheale
Le linee guida ed i corsi di infermieristica sintetizzano i passi necessari per procedere ad un controllo della pressione della cuffia nei seguenti:
- Lavarsi le mani
È un’azione molto importante per la prevenzione delle infezioni correlate all’assistenza
- Determinare il grado di collaborazione e comprensione del paziente e spiegare la procedura
Sono azioni molto utili e consentono di stabilire le potenzialità collaborative del paziente ottenendo, in questo modo, la massima collaborazione
- Indossare i guanti monouso
I guanti servono a tutelare l’operatore dalla possibile contaminazione con materiale biologico e questo riduce anche il rischio di infezioni correlate all’assistenza
- Tastare il palloncino
Tastando il palloncino si ha una prima idea della pressione all’interno della cuffia. Se il palloncino dovesse essere completamente sgonfio sarà necessario valutare l’eventuale forature della cuffia e/o la funzionalità della valvola.
- Connettere il manometro alla valvola luer e
controllare che la pressione della cuffia sia
all’interno del range di riferimento
Connettendo il manometro alla valvola, il manometro rileva la pressione all’interno della cuffia attribuendole un valore numerico che può essere espresso in 2 modi; i più utilizzati sono i cmH2O ed i mmHg
- Se la pressione è superiore al range, sgonfiare lentamente la cuffia fino ad ottenere la pressione adeguata
- Se la pressione è inferiore al range gonfiare la cuffia fino ad ottenere la pressione adeguata
- Rimuovere i guanti monouso e lavarsi le mani
- Riordinare e reintegrare il materiale utilizzato
- Registrare nella documentazione l’avvenuta esecuzione della tecnica
N.B. E’ di estrema importanza non utilizzare una siringa ma il manometro dedicato alla misurazione della pressione della cuffia tracheale.
Il controllo periodico della pressione della cuffia è una procedura che richiede impiego di impegno i termini di tempo operatore, oltre ad esigere la più stretta osservanza delle norme igieniche (sostituzione del tubo di misurazione della pressione) per non incorrere in infezioni incrociate, problema di vitale importanza per pazienti già in condizioni critiche.
Monitoraggio frequente della pressione della cuffia tracheale

Il monitoraggio frequente della pressione del tubo tracheale offre una serie di benefici unici:
- assoluta efficienza
- controllo visivo immediato del la pressione di gonfiaggio
- assenza di contatto con il paziente
- evita contaminazioni incrociate
- velocità di esecuzione
- tecnica operatore-indipendente
- semplicità di esecuzione
- costi contenuti
- richiede risorse estremamente esigue per l’impiego
- ottima integrazione nella pratica clinica
- nessun manometro da riparare o da condividere in reparto
Oggi con il dispositivo monouso per il monitoraggio della pressione della cuffia endotracheale il reparto di terapia intensiva e rianimazione ha a disposizione uno strumento di estrema utilità che permette di innalzare gli standard di sicurezza del reparto ed agevolare il lavoro degli operatori che possono avere letture continuative e ripetute nel tempo che contribuiscono ad creare la documentazione comprovante la corretta gestione del paziente intubato .
Con il monitor monouso per la misurazione della pressione di gonfiaggio della cuffia tracheale diventa routine grazie alla sua facilità.
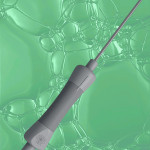
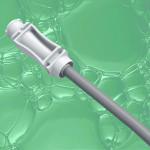
Come funziona il monitor monouso per la misurazione della pressione di gonfiaggio della cuffia
Utilizzare il dispositivo è semplice e richiede la semplice lettura della lancetta collegata al preciso misuratore integrato.
Zona verde=pressione di gonfiaggio nei limiti
Se la lancetta si trova al di fuori della zona verde “di sicurezza” l’operatore è allertato visivamente e può intervenire subito senza attendere, evitando le pericolose conseguenze quali ischemia
Un recente studio relativo al monitoraggio pressorio della pressione della cuffia tracheale al fine di mantenere il range pressorio, presentato al 32° congresso ANIARTI 2013 (ASSOCIAZIONE NAZIONALE INFERMIERI DI AREA CRITICA) conclude con la seguente affermazione:
“Un sistema di monitoraggio continuo può essere d’aiuto nella prevenzione dei rischi e danni associati all’intubazione”
Gli autori dello studio sono: Matteo Danielis, Sonia Benatti, Paolo Celotti, Omar Trombini della SOC Anestesia e Rianimazione 1 – AOU S. Maria della Misericordia ed è pubblicato sul sito ANIARTI.
Le informazioni relative alle pratiche in terapia intensiva utilizzate in questo articolo provengono anche dalle seguenti fonti bibliografiche:
- Agenzia Sanitaria e Sociale Regionale, Servizio Sanitario Regionale Emilia-Romagna, “Buone pratiche infermieristiche per il controllo delle infezioni nelle unità di terapia intensiva” Dossier 203-2011, Bologna, 2011
- Atti del IX congresso A.I.O.S.O., Savona 29-30 aprile 2011
- Atti del VIII congresso A.I.O.S.O., Desenzano del Garda (BS) 7-8 maggio 2010
- C. Sironi, G. Baccin, “Procedure per l’assistenza infermieristica”, Masson, 2006 Milano
- C. Spairani, T. Lavalle (a cura di), “Procedure protocolli e linee guida di assistenza infermieristica”, Masson, 2001, Milano
- C. Zotti, M.L. Moro (a cura di), “Compendio delle principali misure per la prevenzione ed il controllo delle infezioni correlate all’assistenza” Centro Stampa della Regione Emilia Romagna, Bologna, 2010
- L.J. Carpenito, “Diagnosi infermieristiche. Applicazione alla pratica clinica”, Sorbona, 1996, Milano
- Procedura Aziendale (Azienda USL Ravenna) “assistenza alla persona con problemi respiratori” P107 dicembre 2005
- Il Controllo Della Pressione Della Cuffia Tracheale Può Forse Ridurre La Vap, con dati da Continuous Control of Tracheal Cuff Pressure and Microaspiration of Gastric Contents in Critically Ill Patients di Saad Nseir, Farid Zerimech, Clément Fournier, Rémy Lubret, Philippe Ramon, Alain Durocher, and Malika Balduyck Am. J. Respir. Crit. Care Med. 2011 (pubblicato su www.timeoutintensiva.it, N°18, Student Corner, Ottobre 2011)
Se vuoi introdurre il dispositivo monouso per il monitoraggio della pressione della cuffia endotracheale nella tua struttura, contattaci con i tuoi dati, saremo felici di aiutarti.
Se vuoi visualizzare il depliant specifico lo puoi leggere qui sotto oppure scaricare qui.